Dans cet article nous dressons d’abord un bilan de l’empreinte environnementale des soins de santé. Dans une deuxième partie, nous proposons quelques pistes de mesures afin de réduire ces impacts. Nous espérons que ces mesures sauront être entendues dans les négociations de réforme de première ligne de soins actuelle.
En moyenne, le secteur des soins de santé au sein des pays de l’OCDE consomme 5,5% de l’empreinte carbone totale du pays. Comme la plupart des domaines de notre vie, le secteur des soins de santé tel qu’il existe actuellement est extrêmement dépendant du pétrole et de
ses dérivés : 99% des matières premières et réactifs de l’industrie pharmaceutique sont dérivés de produits pétroliers. (2)
La responsabilité du secteur de la santé
Selon le Shift Project et le plan de transformation de l’économie française (PTEF), pour le secteur de la santé, en tête des émissions de gaz à effet de serre, contrairement aux idées reçues, on ne retrouve pas le transport, les infrastructures ni les imageries médicales. Mais bien l’utilisation de médicaments et de dispositifs médicaux (pansement, perfusion…) qui pèsent le plus lourd dans le bilan carbone du secteur. Plus de la moitié des gaz à effet de serre produits par les soins de santé sont donc directement dans le stylo du professionnel de santé.
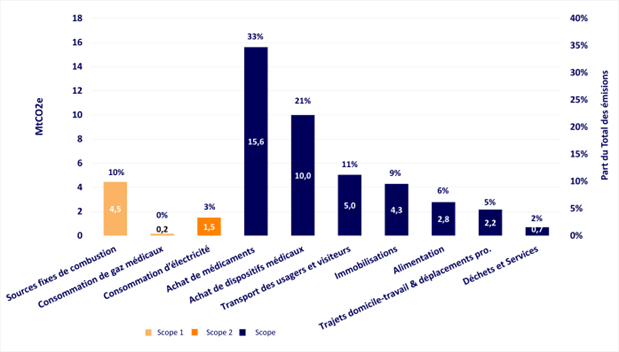
L’industrie pharmaceutique émet en moyenne 55% de CO2 en plus que l’industrie automobile (4), avec des grandes différences entre les entreprises, comme le montre cette étude canadienne qui a établi le top 15 des industries pharmaceutiques les plus émettrices de CO2. Ces résultats suggérent des pratiques environnementales très diverses au sein de ces structures. Et donc des pistes d’amélioration possibles !
En 2016, Eckelman et Sherman (4) ont démontré que le secteur de la santé aux Etats-Unis était directement responsable de 10% des alertes SMOG, de 9% des polluants atmosphériques et de 12% des pluies acides. Le plastique à usage médical représenterait 4% de la production mondiale de plastique…
En plus de l’impact en termes d’émission de gaz à effet de serre, cette étude montre également la pollution générée par ces industries de production de médicaments, délocalisées principalement en Asie. Bien que ces rejets soient très mal documentés par les compagnies, en Inde une étude analysé les effluents de ces sites industriels, et ils estiment qu’une industrie pharmaceutique relarguerait chaque jour 44 kg d’un antibiotique à large spectre (la ciprofloxacine) dans les eaux usées. (6) Ce serait une quantité suffisante pour traiter un village entier de 44 000 habitants chaque jour ! D’autres niveaux similaires de rejets de tétracycline ou de dérivés oestrogéniques ont été observés à Taiwan, en Chine, en Corée et au Pakistan… En plus, en arrivant en France, dû à des conditionnements trop grands, une faible adhésion thérapeutique ou des dates de péremption trop courtes, 14% des médicaments en moyenne finissent dans la poubelle.
Comment en est-on arrivés là ?
Comme le précise Anne Berquin, dans son étude « Transition et soins de santé : quels défis pour le futur ? », la médecine se positionne aujourd’hui comme rempart contre tous les maux, pas seulement les états pathologiques mais également tous les aléas non pathologiques de l’existence. Des solutions technologiques et médicamenteuses existent pour tout, dépossédant les personnes de ressources, et d’autonomie dans la gestion de ceux-ci (rites culturels, changement de mode de vie, adaptation de l’alimentation…)
Le recours à ces solutions high-tech peut pourtant véritablement nuire à la santé. Un mal de dos pris en charge de façon médico-technique (radiographie, intervention chirurgicale…) aura une moins bonne évolution qu’un mal de dos (le même) pris en charge de façon conservatrice : avec de la kinésithérapie, de l’activité physique et en prenant en compte les facteurs psycho-sociaux (peur d’avoir une lésion et de l’aggraver en bougeant par exemple).
Rationnaliser l’usage des médicaments, des dispositifs médicaux, des recours aux chirurgies, c’est faire un vrai geste pour diminuer l’empreinte carbone du secteur. De plus, ce recours systématique au high-tech peut véritablement poser un problème pour la santé.
Quelles actions encourager ?
Selon la WONCA (Organisation mondiale des médecins de famille), le médecin généraliste devrait devenir un vrai pilier en termes de communication et d’éducation à l’environnement et pour préparer les adaptations nécessaires aux changements climatiques. Diminuer l’impact environnemental des soins de santé (contribution aux gaz à effet de serre, pollution des milieux et pression sur les ressources) commence par diminuer les besoins en soins. Il faut donc avant tout maximiser les préventions, la promotion de la santé et l’éducation au patient. Ensuite, il faut se poser la question de l’efficacité des actes médicaux et de leur coût environnemental et économique. Enfin, pour les besoins résiduels, une source d’énergie décarbonée doit être privilégiée.
Voici quelques pistes (non exhaustives) pour une transition profonde du secteur de la santé selon 3 grands axes : la prévention et protection des publics les plus fragiles, l’impact environnemental des soins de santé et l’usage raisonné des ressources et l’adaptation du système au changement climatique.
Prévention et protection des publics fragiles
- Favoriser un financement des soins de santé découplant le financier du curatif et permettant de développer des projets de promotion de santé, accessibles à tout public, comme les maisons médicales au forfait, et encourager la rémunération des actes non thérapeutiques de prévention.
- Financer massivement les actions de santé communautaires dans les structures de soins, renforçant le sentiment de cohésion sociale et touchant les publics les plus précarisés de nos sociétés
- Développer les prescriptions d’activités dans la nature pour les personnes ayant des problèmes ou des besoins physiques ou psychologiques. Soutenir la mise en place de projets d’agriculture sociale comme véritable outil thérapeutique.
- Autoriser le remboursement des séances de kinésithérapie, psychomotricité, ergothérapie et logopédie en extérieur afin de faciliter l’accès à la nature des publics fragiles.
- Mettre en place des réglementations ambitieuses sur la qualité de l’air, la pollution sonore et les produits phytopharmaceutiques (pesticides, biocides…), qui impactent principalement la santé des populations les plus précarisées.
- En maternité/petite enfance : afin de diminuer l’imprégnation dès la petite enfance en perturbateurs endocriniens, former le personnel aux enjeux des perturbateurs endocriniens (projet AHIMSA), encourager l’allaitement maternel et prolonger le congé parentalité, soutenir les initiatives Hôpital Ami des Bébés, financer des aides à la mise en place d’initiatives de transition comme déjà proposé dans certaines maternités en France ou au CHU Ambroise paré (biberon en verre, langes lavables…)
Impact environnemental des soins de santé, et usage raisonné des ressources
Voici quelques actions que nous pensons pertinentes pour répondre à ces objectifs :
- Prévoir un bilan carbone pour chaque institution de soin avec suivi des indicateurs et obligation de résultats. Mise en place prioritaire pour les institutions d’envergure (hospitalières, maisons de repos et de soin…), ensuite pour les maisons médicales et cabinets de spécialistes.
- Exiger une analyse de cycle de vie et empreinte carbone pour les médicaments et le matériel médical autorisé en Belgique et rendre ces données accessibles aux usagers et au prescripteur (exemple du remboursement des médicaments à base de gaz propulseur versus poudre sèche, où l’impact carbone du gaz propulseur est majeur, pourtant les formats poudre sèche ne sont pas ou moins bien remboursés (ex : Salbutamol Novolizer)
- Intégrer une estimation du coût environnemental/bénéfice dans chaque choix de procédure de soin.
- Encourager les usages raisonnés d’imagerie, de médicaments, de matériel médical… Tout cela participe à des économies majeures dans les coûts de soins de santé en utilisant judicieusement les ressources disponibles.
- Dans le secteur médical, instaurer des incitants à une réduction des prescriptions, ciblant les “heavy prescriptors”.
- Dans les maisons de repos : l’objectif est de diminuer la polymédication et améliorer les prises en charges de fin de vie. A cet effet, nous proposons de financer et banaliser la revue de médication systématique et inciter à la mise en place de projet de vie actualisé annuellement pour chaque résident.
Préparer le secteur aux conséquences du changement climatique
- Informer et préparer la première ligne aux conséquences des changements climatiques par le biais de formation continue (programme Train The Trainer) et intégré au cursus académique, afin que les professionnels de santé soient sensibilisés sur les pathologies aggravées ou provoquées par les changements climatiques, les catastrophes naturelles les accompagnants et les mouvements migratoires.
- Consolider et étendre les missions des Outbreak Support Team à réagir en cas de catastrophe climatique : en fonction des particularités topographiques de chaque région, préparer les soignants à réagir en cas de coup de chaleur, d’inondation ou autres aléas climatiques extrêmes, de coupure de courant, de maladie infectieuse … Cartographier des régions à risques et les personnes fragiles, former sur les réflexes à avoir, préparer des plans de priorisation des soins si ressources limitées (cet exemple à Boston)
Bibliographie
1. Frumkin H, Hess J, Vindigni S. Peak petroleum and public health. JAMA. 10 oct 2007;298(14):1688‑90.
2. Plan de transformation de l’économie Française [Internet]. [cité 8 févr 2023]. Climat : le Plan de transformation de l’économie française | Shift Project. Disponible sur: https://ilnousfautunplan.fr/
3. Belkhir L, Elmeligi A. Carbon footprint of the global pharmaceutical industry and relative impact of its major players. J Clean Prod. 20 mars 2019;214:185‑94.
4. Eckelman MJ, Sherman J. Environmental Impacts of the U.S. Health Care System and Effects on Public Health. PloS One. 2016;11(6):e0157014.
5. Larsson DGJ. Pollution from drug manufacturing: review and perspectives. Philos Trans R Soc B Biol Sci. 19 nov 2014;369(1656):20130571.
6. Berquin A. TRANSITION ET SOINS DE SANTÉ.



